Un nuevo estudio de la Universidad de Yale demuestra:
“Una humedad del aire demasiado baja (<40% de humedad relativa) reduce nuestra resistencia a las infecciones (de la gripe)”
Estudios anteriores ya habían revelado que una humedad del aire demasiado baja debilitaba considerablemente las mucosas de las vías respiratorias. Ahora del último estudio de la Universidad de Yale se desprende que una humedad del aire demasiado baja.
- Bloquea nuestro sistema inmunitario innato.
- Provoca más daños celulares en las vías respiratorias.
- Obstaculiza los procesos de recuperación.
Este descubrimiento se considera todo un hito en la investigación sobre el funcionamiento de nuestro sistema inmunológico y de recuperación. Ahora es un hecho contrastado que una humedad del aire demasiado baja tiene un efecto negativo en todo el desarrollo de la gripe, desde el momento de la infección hasta la recuperación.
Los investigadores de la Universidad de Yale Eriko Kudo, Eric Song, Laura Yockey, Tasfia Rakib, Patrick Wong y Robert Homer, bajo la dirección del Dr. Ing. Akiko Iwasaki, del departamento de inmunología, han llegado a esta conclusión sorprendente. Los resultados de su estudio se han publicado en la prestigiosa revista estadounidense PNAS, editada por la Academia Nacional de Ciencias de EE. UU. El estudio ha sido recibido con enorme interés por científicos, médicos y la prensa mundial.
El estudio muestra que una humedad del aire demasiado baja (<40 % HR) en los edificios aumenta la vulnerabilidad al virus de la gripe y agrava todo el desarrollo de esta infección.
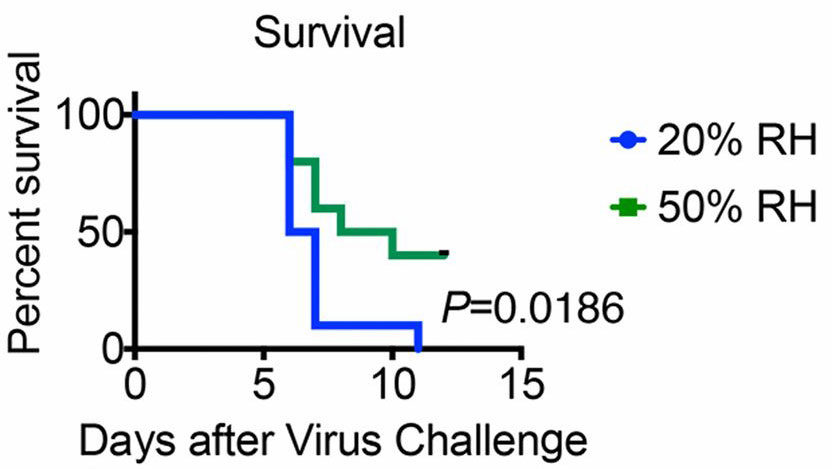
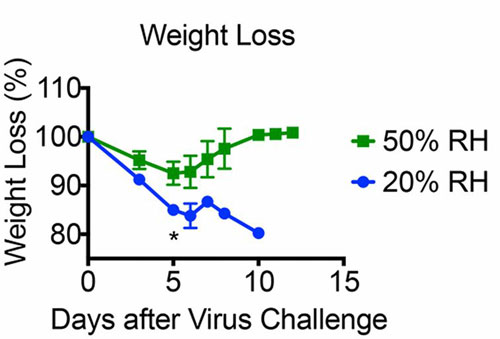
El estudio se realizó con ratones de laboratorio modificados genéticamente, pues muestran un desarrollo inmunológico de la enfermedad similar al de las personas. La influencia de la humedad se estudió manteniendo a los ratones entre cinco y siete días en una cámara climatizada antes de los experimentos y volviéndolos a introducir después de la infección. A una temperatura ambiente constante de 20 °C, la humedad relativa (HR) se mantenía constante a una HR baja del 10 % o a una HR media del 50 %. Esto simulaba las condiciones de humedad cambiantes de nuestros edificios. El acceso a agua y alimento era ilimitado.
El virus de la gripe se transmitió en cinco de los seis experimentos a través de la inhalación de gotitas infecciosas. Se trata de un “virus de la gripe del grupo A, Puerto Rico / 8 (PR8)” infeccioso. Las tres líneas de defensa de nuestro organismo contra las infecciones de las vías respiratorias son las barreras mucosas, el sistema inmunitario innato y el adaptativo. Esto es válido tanto para la transmisión por contacto como para la transmisión por gotas inhaladas. En el estudio se investigó la influencia de la humedad del aire en estos tres mecanismos protectores en seis experimentos.
Cada infección de la gripe empieza con virus que intentan romper la barrera de las mucosas de la nariz y las vías respiratorias y tratan de infectar las células epiteliales subyacentes. Entre tanto, el revestimiento de mocos se mueve permanentemente a la laringe, lo que se atribuye al movimiento de los cilios de la nariz y los bronquios. Por consiguiente, los virus están en una carrera contrarreloj. Cuando llegan a la laringe con la mucosa, antes de que puedan penetrar en una célula epitelial, se tragan o expectoran para que no puedan provocar una infección.
El equipo del Dr. Ing. Iwasaki ha demostrado que los cilios se mueven más despacio y de forma más descoordinada en caso de una humedad baja del aire y que entonces la capa de mucosidad también se mueve más despacio. Esto aumenta la probabilidad de que los virus de la gripe puedan penetrar en la mucosa y puedan lograr provocar la gripe. Durante el estudio microscópico con luz reflejada de las mucosas traqueales se pudo visualizar con claridad el transporte más lento de las partículas. Las micropartículas, que muestran fluorescencias de distintos colores, dejan ver a las claras los movimientos de la capa de mucosidad y los cilios.
La segunda línea de defensa contra infecciones, nuestro sistema inmunitario innato, se basa en el poder de los glóbulos blancos para reconocer las sustancias ajenas y microbios como “extraños” y “peligrosos”. Los virus que se detectan como una amenaza se pueden combatir mediante estos glóbulos. Al mismo tiempo, liberan el “interferón-mensajero” que activa los genes que regulan la generación de proteínas antivirales. El experimento muestra que a una humedad del 50 %, el sistema inmunitario innato actúa de forma eficaz, los virus se eliminan rápidamente y solo se ven afectadas unas pocas células epiteliales. La infección se puede detener sin que tenga que actuar el sistema inmunitario adaptativo. Sin embargo, después de una estancia de cinco días a una HR del 10 %, el sistema inmunitario innato ya no se puede activar. Se producen más daños en el tejido pulmonar y, además, la sustitución de las células a través de la división celular se desarrolla más despacio que con un aire que tenga la humedad adecuada.
Que nuestro sistema inmunitario innato pierde su efectividad con una humedad del aire demasiado baja es un hallazgo que los inmunólogos consideran que es inesperado y asombroso. Esto puede ser muy importante para todos nosotros.
En el último experimento se documentaron los hallazgos acerca del nivel de tipos de células. En este experimento se utilizó una infección por infusión nasal para demostrar que los resultados del estudio no dependen de la forma de transmisión del virus de la gripe. En los grupos con una HR del 10 % y 50 % se comparó la distribución de veintidós tipos distintos de células del tejido pulmonar en el segundo día de la infección. En ambos grupos se encontraron cambios en la distribución celular, lo que indica una defensa celular activa y autónoma. Solo en el caso del 50 % de humedad se encontraron genes antivirales activos estimulados por interferón tanto en células infectadas por el virus como en aquellas libres de este, pero no en el caso del 10 % de humedad. Eso significa que una humedad del aire baja bloquea la activación del sistema inmunitario innato y es responsable de la proliferación y propagación sin trabas de los virus de la gripe en el tejido pulmonar y de los daños que ello produce.
La inhalación de aire con una humedad del 50 % permite el funcionamiento sin trabas de los dos primeros mecanismos de defensa naturales de las vías respiratorias y evita una gripe grave. A una humedad del 50 % se puede superar la infección sin que se active la tercera línea de defensa, el sistema inmunitario adaptativo. No está claro por qué no se puede activar la función protectora del sistema inmunológico innato después de respirar aire seco durante unos días. Parece que se altera el reconocimiento y la diferenciación de “peligroso-inocuo” y “corporal-extraño”. En vista de que a una humedad del aire baja se altera la eliminación de las partículas inhaladas, la causa puede ser una descompensación del proceso de detección a consecuencia de la sobrecarga, por lo que penetra un número de partículas demasiado elevado.
Los resultados del estudio ofrecen una buena explicación para evitar epidemias de gripe en climas templados. En los edificios calentados y refrigerados se suelen medir con frecuencia valores de humedad relativa del 10 al 30 %, sobre todo en edificios estancos con eficiencia energética y ventilación mecánica.
Esta publicación concluye que el aumento de la humedad del aire puede ser una estrategia útil para reducir el riesgo de gripe, aliviar los síntomas y acelerar la recuperación.
Referencias:
“Low ambient humidity impairs barrier function and innate resistance against influenza infection'”, Eriko Kudo, Eric Song, Laura Yockey, Tasfia Rakib, Patrick Wong, Robert Homer, Akiko Iwasaki.
El estudio de la Universidad de Yale publicado por la Academia Nacional de Ciencias de EE. UU. demuestra que a una humedad del aire baja (<40 % de HR):- Hay un mayor riesgo de gripe, de progresión de la enfermedad y se produce un efecto negativo en la recuperación.
- Bloquea el sistema de defensa del cuerpo y obstruye el proceso de recuperación, por lo que los virus de la gripe se pueden reproducir fácilmente en los pulmones.
- Los virus de la gripe expectorados pueden sobrevivir más tiempo en el aire.
- Los virus inhalados nos pueden infectar con más facilidad, ya que los cilios y las mucosas no los expulsan con suficiente rapidez.